Matando mais células cancerígenas do que nunca: uma nova era na radioterapia.
A radiação revolucionou a medicina quando foi usada pela primeira vez para tratar o câncer em 1901. Seu uso, no entanto, só foi capaz de evoluir na medida em que a inovação tecnológica permitiu. Agora, graças ao progresso na física, tecnologia e computação, a terapia usando radiação está entrando em uma nova era de precisão, eficácia e segurança, e a IAEA (International Atomic Energy Agency) está ajudando a garantir que os avanços na radioterapia cheguem aos pacientes em todas as partes do mundo.
“Esses avanços podem melhorar a qualidade de vida do paciente durante o tratamento. E para muitos tipos de câncer, melhore a focalização, reduz a recorrência e melhora as taxas de sobrevivência ”, disse May Abdel-Wahab, diretor da Divisão de Saúde Humana da IAEA. “Além disso, algumas dessas novas tecnologias, como a radioterapia estereotáxica (SBRT – Stereotactic Body Radiotherapy), podem complementar novos tratamentos imunoterápicos, aumentando a imunogenicidade do câncer.”
Mais de 14 milhões de pessoas em todo o mundo são diagnosticadas com câncer a cada ano. Cerca de metade de todos os pacientes com câncer recebem radioterapia em algum momento durante o tratamento, e é frequentemente usada em combinação com outros métodos, como cirurgia e quimioterapia.
A SBRT é apenas uma nova abordagem em radioterapia – o campo está crescendo rapidamente. Planejamos continuar os trabalhos junto à IAEA para que nos ajude a permanecer na vanguarda, além de expandir a colaboração e o apoio a outros países.
Tarek Shouman, Chefe, Oncologia de Radiação, Instituto Nacional do Câncer, Egito
Muitos países em desenvolvimento enfrentam desafios para acompanhar a evolução da tecnologia e dos métodos. Por meio do apoio da IAEA, países em todo o mundo estão montando e recebendo treinamento em radioterapia e transição segura para técnicas avançadas. “A IAEA trabalha duro para ajudar os países a fornecer serviços de radioterapia de alta qualidade, para que todos os pacientes possam acessar e se beneficiar dessas ferramentas e métodos que salvam vidas”, disse Abdel-Wahab.
O objetivo da radioterapia
O objetivo da radioterapia é maximizar com segurança o tratamento de um tumor usando radiação, minimizando o dano ao tecido normal próximo e órgãos críticos. Para fazer isso, os especialistas devem primeiro avaliar meticulosamente o tumor e planejar o tratamento usando imagens de diagnóstico e ferramentas de planejamento. Eles então usam um feixe de radiação de uma máquina de radioterapia para atingir um tumor com uma dose cuidadosamente medida de radiação.
Doses mais altas de radiação podem matar mais células cancerígenas, mas também podem representar um risco maior para o tecido normal nas proximidades. “É por isso que garantir a segmentação precisa do tumor e fornecer doses de radiação precisas é fundamental para a radioterapia segura e eficaz”, disse Abdel-Wahab. “Muitos dos avanços que vemos na radioterapia giram em torno de melhorar e refinar esses dois elementos”.
Planos mais precisos para combater o câncer
Os avanços no planejamento de imagem e tratamento, por exemplo, tornaram possível para os oncologistas de radiação passar das técnicas de radioterapia 2-D para 3-D com imagens relevantes e subsequente contorno (um processo de capturar imagens e avaliar um tumor, definindo onde termina e onde o tecido saudável começa). Um aumento nas ferramentas de planejamento automatizado também está ajudando os especialistas em oncologia de radiação a aproveitar o poder da computação para identificar os tumores e planejar exatamente a quantidade de radiação a ser usada em cada parte do tumor e a partir de quais ângulos.
Mas a precisão no tratamento só pode ir tão longe quanto a qualidade das imagens de diagnóstico e as capacidades de uma máquina de radioterapia. As gerações anteriores de diagnóstico por imagem foram menos detalhadas e as capacidades da tecnologia de radioterapia foram mais limitadas. Isso significa que os especialistas foram forçados a usar doses de radiação mais baixas durante mais sessões para manter os pacientes seguros e, às vezes, dependendo da condição do paciente, descartar a radioterapia como uma opção de tratamento.
Isso mudou com o advento de ferramentas e procedimentos, como a braquiterapia tridimensional e a radioterapia guiada por imagem, que usam imagens detalhadas para ajudar a guiar e ajustar dinamicamente a radiação durante o tratamento. O SBRT também tornou possível fornecer tratamento altamente preciso, pois fornece radiação de várias direções e permite doses significativamente mais altas em tempos de tratamento mais curtos.
Cercar e destruir um tumor
A SBRT levou o controle e precisão para outro nível. O que a torna única é o uso de imagens em 4D – altura, largura, profundidade e, em alguns locais, movimento – para planejar e fornecer feixes de radiação muito precisos em um tumor de diferentes ângulos. Cada feixe por si só tem uma dose de radiação menor, o que é mais seguro e reduz o risco de efeitos colaterais para o tecido normal em seu caminho. Quando os feixes convergem no tumor, eles expõem as células cancerígenas a uma dose combinada maior de radiação. Isso geralmente significa que menos sessões são necessárias para tratar eficazmente um paciente.
“Para alguns tipos de câncer inoperáveis ou que não podem ser efetivamente tratados com radioterapia convencional, a SBRT é uma nova chance de sobrevivência”, disse Tarek Shouman, chefe de Oncologia de Radiação do Instituto Nacional de Câncer do Egito (NCI), que trabalha com a radioterapia e a IAEA há mais de 20 anos.
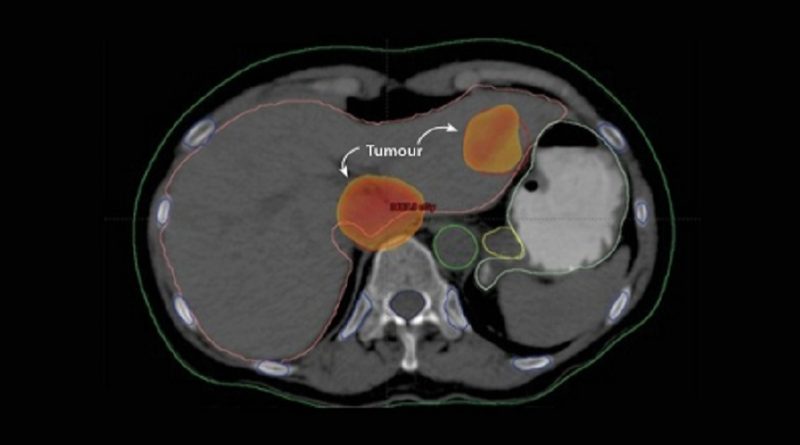
Shouman e a equipe do NCI, em parte por meio do apoio da IAEA, estão usando a SBRT para tratar câncer de pulmão precoce e câncer recorrente de cabeça e pescoço, bem como um tipo de câncer de fígado chamado carcinoma hepatocelular (HCC) – o câncer mais comum entre homens No Egito.
Para cânceres de fígado como o HCC, a SBRT melhorou radicalmente as opções de tratamento de radiação, explicou Shouman. O câncer de fígado é agora a terceira causa mais comum de mortes por câncer no mundo. Durante anos, essa forma de câncer não pôde ser tratada com eficácia usando radiação. A radioterapia convencional não pode fornecer com segurança doses de radiação altas o suficiente para tratar um tumor no fígado devido aos riscos para o tecido saudável circundante do fígado. Com a SBRT, mesmo os tumores hepáticos muito pequenos podem ser tratados com doses mais altas de radiação, preservando o tecido saudável.
Estudos demonstraram que a SBRT pode reduzir o número de tratamentos para o HCC, bem como outros tipos de câncer, como cérebro, pulmão e cabeça e pescoço, de cerca de 30 a 35 tratamentos para cerca de um a cinco. Durante um período de tratamento de dois anos, a SBRT teve taxas de sucesso de 80 a 90% com certos tipos de câncer. Isso é semelhante a remover cirurgicamente um tumor, mas apresenta menos riscos.
“A SBRT é apenas uma nova abordagem em radioterapia – o campo está crescendo rapidamente. Planejamos continuar trabalhando em conjunto com a IAEA para nos ajudar a permanecer na vanguarda, ao mesmo tempo em que expandimos a colaboração e o apoio a outros países ”, disse Shouman.
Terapia usando radiação
O câncer ocorre quando as células do corpo crescem e se dividem de forma anormal e incontrolável. Radioterapia envolve uma equipe de especialistas em radiação oncológica, física médica e tecnologia de terapia de radiação usando uma máquina de radioterapia para direcionar a radiação ionizante em células cancerígenas. Dependendo do tipo e localização do câncer, a equipe pode usar feixes externos de radiação ou fontes de radiação colocadas dentro do corpo do paciente. A radiação danifica o DNA nas células cancerígenas. Como as células estão com defeito, seu DNA não pode ser reparado, destruindo a capacidade das células para se dividir e crescer e, eventualmente, causando-lhes a morte. Células normais – que também são expostas à radiação durante o tratamento – são mais capazes de se auto-regenerar porque são saudáveis, o que aumenta suas chances de sobrevivência durante a radioterapia.
Fonte: IAEA